В период вынашивания ребенка организм женщины подвергается серьезным дополнительным нагрузкам. Любая сопутствующая патология может негативно повлиять на протекание беременности. Большую опасность могут представлять, например, заболевания желез внутренней секреции.
Эндокринная система и ее роль для беременности
Эндокринная система осуществляет регуляцию работы организма. С помощью сигнальных веществ железы внутренней секреции поддерживают взаимосвязь между всеми системами органов.
Центральным эндокринным звеном является гипоталамо-гипофизарная область головного мозга. К периферическим железам относят щитовидную, поджелудочную, яички и яичники, надпочечники. От правильной работы всех отделов эндокринной системы у женщин зависит возможность зачатия и вынашивания ребенка.
Из гормонов в репродуктивных процессах непосредственно участвуют:
- гонадолиберины;
- лютеинизирующий гормон;
- фолликулостимулирующий гормон;
- пролактолиберин;
- пролактостатин;
- пролактин;
- окситоцин;
- эстрогены;
- гестагены.
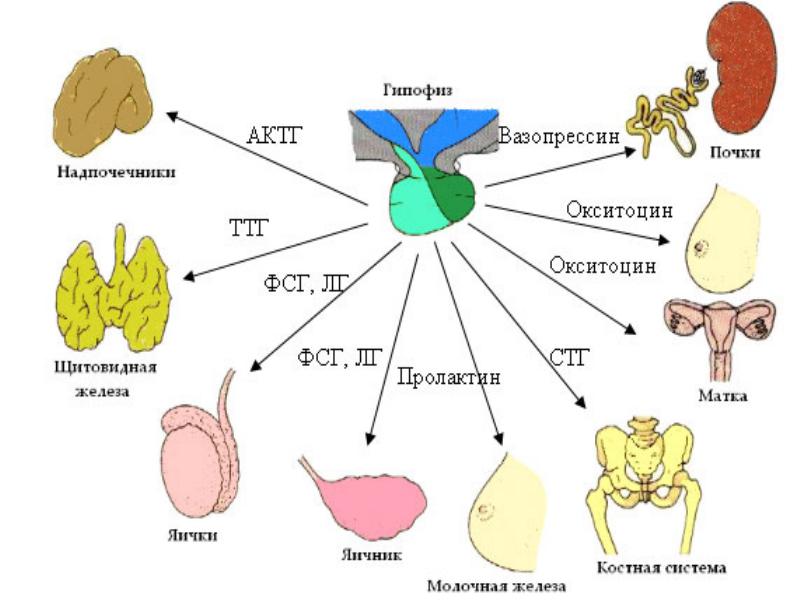
У взрослой женщины детородного возраста в норме все отделы репродуктивной системы функционируют циклически. Такой ритм работы задает гипоталамо-гипофизарная область. Гонадолиберины стимулируют выработку фолликулостимулирующего и лютеинизирующего гормонов, а те в свою очередь оказывают прямое влияние на яичники. Гонадотропины провоцируют созревание яйцеклеток и спонтанные овуляции. Фолликулостимулирующий гормон большую роль играет в первой половине, а лютеинизирующий – в середине менструального цикла. После овуляции в яичниках формируется временная эндокринная железа (желтое тело). Она выделяет гормоны гестагены. Эти вещества готовят эндометрий к имплантации оплодотворенной яйцеклетки. Если беременность не наступила, то работа желтого тела затухает. В условиях недостатка гестагенов верхний слой эндометрия деградирует и отторгается. Далее у женщины начинается менструальное кровотечение и новый репродуктивный цикл.
У молодых матерей в норме циклическую работу репродуктивной системы блокирует пролактин. Этот гормон отвечает за сохранение беременности и лактацию. Еще один из гормонов (окситоцин) участвует в регуляции родовой деятельности и в секреции грудного молока.
Способность выносить и родить здорового ребенка зависит также от работы щитовидной и поджелудочной желез, надпочечников. Практически любая эндокринная патология у матери потенциально опасна для плода и увеличивает риски неблагоприятных исходов беременности. Кроме того, заболевания желез внутренней секреции могут быть причиной бесплодия.
Изменения в работе эндокринной системы, связанные с беременностью

Беременность кардинально изменяет гормональный фон. Первые сдвиги происходят уже через несколько дней после оплодотворения яйцеклетки.
На 6-8 день после овуляции в крови матери уже может определяться нарастающий уровень гонадотропина. Этот гормон выделяется эмбрионом и отвечает за благоприятное протекание беременности (особенно на ранних сроках).
Хорионический гонадотропин влияет на яичники. В первую очередь он поддерживает работу желтого тела. В результате работа этой временной железы сохраняется до начала 2 триместра, а уровень гестагенов (прогестерона) достигает максимальных значений. Хорионический гонадотропин также повышает уровень половых стероидов (эстрогенов и андрогенов). Кроме того, этот гормон оказывает воздействие на функциональную активность коры надпочечников.
К началу 2 триместра фетоплацентарный комплекс начинает активно выделять в кровь гестагены и эстрогены. Эта работа поддерживает развитие беременности. Помимо прочего, в плаценте образуются и вещества, подавляющие антидиуретический гормон. С этим явлением связывают транзиторный несахарный диабет, возникающей у части женщин.
Всю беременность в гипофизе в больших количествах выделяется пролактин. Этот гормон способствует сохранению беременности и готовит молочные железы к лактации.
К моменту появления ребенка на свет в организме женщины в норме формируется определенная готовность к родам (доминанта). Схватки и потуги, раскрытие шейки матки и продвижение ребенка по родовым путям отчасти обусловлено гормональным фоном. Непосредственное влияние на мускулатуру матки оказывает гормон гипоталамо-гипофизарной области окситоцин.

После родов у женщины может быть длительная физиологическая аменорея. Отсутствие овуляций и менструаций провоцируется высокой концентрацией пролактина. Этот гормон отвечает за образование женского молока. Чем чаще ребенок прикладывается к груди, тем дольше сохраняется гиперпролактинемия.
После окончания грудного вскармливания (а чаще и гораздо раньше) циклические процессы в репродуктивной системе восстанавливаются, и женщина снова может забеременеть.
В период вынашивания ребенка меняется функциональная активность надпочечников, щитовидной и поджелудочной желез.
У женщин наблюдается высокий уровень кортизола, тиреоидных гормонов (особенно в 1 триместр), инсулина.
Таким образом, для беременности характерны:
- физиологический тиреотоксикоз;
- гиперкортицизм;
- инсулинорезистентность.
Прибавка массы тела и высокий уровень контринсулярных гормонов часто становятся причиной развития гестационного сахарного диабета. Такое временное нарушение обмена веществ на сегодняшний день выявляют у каждой десятой беременной.
Особенности планирования беременности при эндокринных заболеваниях
Противопоказания к беременности для женщин с патологией желез внутренней секреции определяет лечащий врач (эндокринолог). Иногда для уточнения осложнений может потребоваться дополнительное обследование и консультации специалистов. Так, например пациенткам с диабетом перед беременностью рекомендуется комплексная диагностика состояния организма (анализы крови и мочи, ЭКГ, осмотр невролога, окулиста).
Противопоказания к беременности могут быть постоянными (например, при выявленных тяжелых осложнений диабета) или временными. Довольно часто зачатие бывает необходимо отложить в связи с проводимым лечением. Иногда в плане подготовки к беременности проводят операцию (например, при болезни Грейвса).
Если врач не находит абсолютных противопоказаний к зачатию, то дальше составляется индивидуальный план лечения и наблюдения. За несколько месяцев до зачатия женщинам с эндокринной патологией необходимо достичь компенсации основного заболевания. Для контроля терапии используют наиболее точные лабораторные анализы. Например, чтобы оценить средний уровень гликемии определяют гликозилированный гемоглобин. А для уточнения функции щитовидной железы исследуют тиреотропин, тиреоидные гормоны.
Особенности ведения беременности при эндокринных заболеваниях
Каждое из заболеваний эндокринной системы требует своего подхода к ведению беременности. Общим для всех заболеваний является необходимость регулярного наблюдения беременной у эндокринолога. Первую консультацию врача этой специальности необходимо пройти в сроке до 12 недель.
Если у пациентки ранее был установлен гипотиреоз, то сразу же после диагностики беременности ей назначают анализ крови на тиреотропин. Кроме того, эндокринолог может посоветовать увеличить дозу заместительной гормональной терапии (обычно требуется прибавить до 50% от исходной). Исследование уровня тиреотропина далее проводят каждые 6-12 недель. Целевой уровень этого показателя – до 2,5 мЕд/мл в 1 и 2 триместре и до 3,0 мЕд/мл в 3 триместре. После родов дозу заместительной гормональной уменьшают.
Если беременность наступила у женщины с тиреотоксикозом, то ей также сразу назначают гормональный профиль (тиреотропин, тиреоидные гормоны). В период вынашивания ребенка контрольные исследования нужны каждые 3-4 недели. Женщине проводят консервативную терапию тиреостатиками (предпочтительно использовать пропилтиоурацил). Во 2 триместре может быть проведено и оперативное лечение. Радикальная терапия радиоактивным йодом в беременность не проводится.
Диффузный и узловой зоб требуют наблюдения. Женщине назначают анализы на гормоны и УЗИ. При необходимости эндокринолог может рекомендовать пункционную биопсию. Лечение проводится при нарушениях функции (гипотиреоз, тиреотоксикоз).
Если в беременность обнаружена доброкачественная или злокачественная опухоль щитовидной железы, то врачи рекомендуют хирургическое лечение. Операция может быть отложена на послеродовый период.
Аденомы гипоталамо-гипофизарной области в период беременности требуют наблюдения эндокринолога. Томографию назначают только при явных признаках роста опухоли. В остальных случаях достаточно осмотров нейрохирурга, невролога и окулиста 1 раз в триместр.
Читайте также о ведении беременности при сахарном диабете.
Показания к прерыванию беременности при эндокринных заболеваниях

Тяжелые заболевания желез внутренней секреции могут представлять опасность для жизни беременной. Чтобы не допустить таких неблагоприятных исходов, пациентке может быть рекомендован искусственный аборт.
Показания к прерыванию беременности:
- сахарный диабет, осложненный тяжелым поражением почек;
- сахарный диабет, осложненный пролиферативной ретинопатией;
- гиперпаратиреоз тяжелая форма (висцеральная, костная);
- акромегалия в активной фазе;
- пролактинома, резистентная к лечению;
- синдром Иценко-Кушинга в активной фазе.
Эти показания – медицинские. Беременность может быть прервана как в сроке до 12 недель, так и позже.
Родоразрешение при эндокринных заболеваниях
Большинство женщин с эндокринопатиями могут рожать самостоятельно. Кесарево сечение проводится при наличии общих акушерских показаний.
Кроме того, показания для искусственных родов:
- тяжелые осложнения сахарного диабета (например, препролиферативная и пролиферативная ретинопатия);
- аденомы гипоталамо-гипофизарной области.
Оптимальный сроком для родоразрешения чаще всего является 38-40 неделя беременности.
Инна Цветкова, врач-эндокринолог, специально для Mirmam.pro
Полезное видео





Отзывы о статье: Эндокринные заболевания и беременность